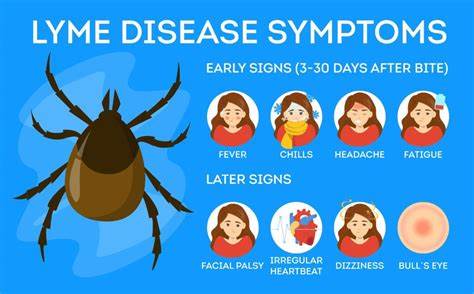
La enfermedad de Lyme representa una preocupación creciente para la salud pública en Estados Unidos y el mundo, afectando a cientos de miles de personas cada año. Transmitida por la picadura de garrapatas infectadas, principalmente las del venado, esta enfermedad bacteriana puede desencadenar síntomas que van desde una erupción cutánea hasta complicaciones cardíacas, neurológicas y artríticas severas si no se trata a tiempo. Históricamente, el tratamiento estándar para la enfermedad de Lyme ha sido el antibiótico doxiciclina, que aunque es efectivo, no está exento de inconvenientes importantes. Afortunadamente, la ciencia avanza y recientes estudios liderados por científicos de la Universidad Northwestern han identificado nuevas alternativas terapéuticas y arrojado luz sobre las causas de los síntomas persistentes, también conocidos como enfermedad de Lyme post tratamiento o PTLD por sus siglas en inglés. Uno de los principales desafíos con el tratamiento tradicional es el impacto negativo de la doxiciclina en la microbiota intestinal.
Este antibiótico, al eliminar la bacteria causante de la enfermedad de Lyme, también afecta gravemente las bacterias beneficiosas del intestino, lo que puede provocar efectos secundarios molestos y perjudicar la salud digestiva. Además, doxiciclina no es eficaz en una proporción significativa de pacientes y está contraindicado para su uso en niños pequeños, quienes son un grupo especialmente vulnerable a la enfermedad debido a su exposición frecuente a ambientes donde viven las garrapatas. En respuesta a estas limitaciones, la investigación de Northwestern ha dado un paso importante con la identificación del antibiótico piperacilina, que pertenece a la familia de las penicilinas y ha demostrado ser capaz de eliminar la bacteria Borrelia burgdorferi causal de la enfermedad de Lyme con dosis muchísimo menores en comparación con la doxiciclina. Este hallazgo no solo representa una reducción en la cantidad de medicamento necesario, sino que también implica menores efectos adversos sobre el microbioma intestinal. Los científicos realizaron un exhaustivo análisis de casi 500 medicamentos utilizando un enfoque molecular para evaluar las posibles interacciones entre los antibióticos y la bacteria de Lyme.
Este método permitió seleccionar aquellos compuestos con actividad específica contra la bacteria sin afectar a otras bacterias beneficiosas. De esta evaluación, la piperacilina emergió como un candidato prometedor, capaz de interferir con un proceso particular en la síntesis de la pared celular de Borrelia, bloqueando su crecimiento y división, lo que lleva a la destrucción de la bacteria de forma eficiente. Además de identificar un nuevo antibiótico eficaz, los estudios han profundizado en comprender por qué hasta un 14% de los pacientes tratados inicialmente para la enfermedad de Lyme desarrollan síntomas persistentes que pueden durar meses o años, fenómeno conocido como PTLD. Estos síntomas incluyen fatiga severa, dolor persistente, dificultades cognitivas e inflamación en diversas partes del cuerpo, generando una considerable carga para los afectados y desafíos para los médicos. La investigación ha apuntado hacia un mecanismo fascinante: durante el tratamiento, los restos de la pared celular de la bacteria de Lyme, específicamente una molécula llamada peptidoglicano, pueden permanecer en el cuerpo, particularmente en el hígado.
A diferencia de otros peptidoglicanos bacterianos, el de Borrelia es químicamente único, ya que puede modificar su estructura al absorber azúcares del hábitat de la garrapata. Esta modificación química dificulta que el organismo elimine estos residuos, que persisten durante largos períodos, estimulando una respuesta inmune continua que imita síntomas de infección activa aunque la bacteria ya no está viva. Esta persistencia del peptidoglicano y la variabilidad en la respuesta inmune individual explican por qué algunos pacientes experimentan síntomas prolongados mientras que otros no. Aquellos con respuestas inmunes más robustas pueden manifestar síntomas más severos, mientras que otros pacientes pueden no verse afectados significativamente por la presencia de estas moléculas. Las implicaciones de estos descubrimientos son profundas.
Por un lado, la identificación de la piperacilina como alternativa más segura y eficaz abre la puerta para tratamientos más específicos y menos invasivos, beneficiando especialmente a grupos vulnerables como niños. Por otro lado, entender que los síntomas persistentes pueden estar relacionados con la respuesta inflamatoria a restos bacterianos en lugar de la infección activa cambia la perspectiva médica sobre el tratamiento de la PTLD. Esto sugiere que nuevos enfoques terapéuticos deben centrarse en neutralizar esas moléculas inflamatorias, en lugar de prolongar o intensificar tratamientos antibióticos que pueden no ser efectivos ni necesarios. Además, no existe actualmente una vacuna aprobada para la enfermedad de Lyme en humanos, lo que hace que la prevención y el control del contagio dependan de medidas de protección personal y vigilancia médica oportuna. La extensión de las temporadas de actividad de las garrapatas debido al cambio climático aumenta la incidencia de esta enfermedad, lo que intensifica la urgencia de desarrollar tanto nuevas estrategias terapéuticas como métodos más exactos para el diagnóstico.
La investigación en Northwestern apunta hacia un futuro donde la medicina personalizada permitirá no solo un diagnóstico más preciso, sino también tratamientos adaptados a las distintas cepas de Borrelia y a la respuesta inmunológica individual de cada paciente. El desarrollo de pruebas que detecten la presencia de peptidoglicano u otros biomarcadores asociados con la enfermedad permitirá a los médicos diferenciar entre infección activa y síntomas derivados de una respuesta inflamatoria persistente, brindando opciones terapéuticas más eficaces y reduciendo el sufrimiento de los pacientes. En conclusión, la lucha contra la enfermedad de Lyme está experimentando un avance significativo gracias a descubrimientos que combinan ciencia molecular, microbiología y medicina clínica. El hallazgo de un antibiótico más efectivo y menos dañino para el microbioma, junto con la comprensión del mecanismo detrás de los síntomas prolongados, cambian el paradigma en el manejo de esta enfermedad. Si bien persisten desafíos, especialmente en prevención y diagnóstico, el panorama para los pacientes es esperanzador.
La investigación continua promete una medicina más precisa y humana, capaz de ofrecer soluciones no solo para eliminar la infección, sino para mejorar la calidad de vida de quienes enfrentan las consecuencias crónicas de esta enfermedad. Con el desarrollo de terapias personalizadas y una mejor comprensión de la biología de Borrelia, la comunidad científica está más cerca que nunca de tomar la mordedura fuera de la enfermedad de Lyme.




![Propositions as Types [pdf]](/images/A32CC72F-FFA7-48A4-8A7A-400271388BC7)